При наличии трех диафизов локтевой и лучевой костей справа гипсовая повязка обычно носится в течение 4-6 недель, однако точный срок может варьироваться в зависимости от тяжести повреждения и индивидуальных особенностей пациента.
Важно регулярно консультироваться с врачом для оценки состояния и необходимости коррекции сроков ношения гипса, а также для наверения правильного заживления и минимизации рисков осложнений.
- Анализируется длительность ношения гипсовой повязки при повреждениях локтевой и лучевой костей.
- Указано, что при наличии трех диафизов возможны различные варианты травм.
- Рекомендуемое время ношения гипса составляет от 4 до 8 недель.
- Длительность зависит от сложности травмы и успеха консервативного лечения.
- Подчеркивается важность последующего контроля и реабилитации.
Перелом обеих костей предплечья в средней трети
Перелом диафиза костей предплечья со смещением представляет собой повреждение структуры костной ткани плечевой кости, возникающее в результате травматического воздействия или десуточного процесса.
Код для такого случая: H-S-021 «Перелом двух костей предплечья в средней треть» Профиль: хирургия Этап: стационарный Код(ы) по МКБ-10: S52.2 Перелом тела [диафиза] локтевой кости; S52.4 Сочетанный перелом диафизов локтевой и лучевой костей; S52.3 Перелом тела [диафиза] лучевой кости.
Классификация
В этом протоколе рассматривается конкретный тип перелома диафизов предплечья.1.
Открытый (инфицированный перелом).2. Закрытый перелом.По плоскости перелома:- поперечные;- косые;- винтообразные;- продольные;- оскольчатые (сегментарные).По виду смещения фрагментов:- по ширине;- по длине;- под углом;- ротационные.1. Детренированность. 2. Неосторожные резкие движения. 3. Старческий возраст.Диагностические критерии:1.
1. Боль в травмированном сегменте. 2. Ограничение или полное отсутствие движений в конечности. 3. Изменения мягких тканей над местом перелома (отек, гематома, деформация и другое).
4. При пальпации выявляется ненормальная подвижность и звук трения костных осколков в предполагаемом месте повреждения предплечья.
5. Рентгенологические признаки перелома диафиза костей предплечья со смещением.Перечень основных диагностических мероприятий:1. Рентгенологическое обследование травмированного плеча в 2 проекциях.2. Электрокардиография.3. Общий анализ крови.4.
1. Общий анализ мочи. 5. Коагулограмма. 6. Биохимическое исследование крови. 7.
Серологические тесты на сифилис. 8. ВИЧ. 9. Уровень сахара в крови. 10. HbsAg, Anti-HCV. Дополнительные диагностические мероприятия отсутствуют. Тактика лечения.
Цели лечения: быстрая диагностика перелома костей предплечья, применение хирургических методов, профилактика потенциальных осложнений, выполнение реабилитационных процедур и восстановление функции конечности.
Лечение
При неустраняемом смещении, нестабильном стоянии отломков проводится оперативное лечение — остеосинтез локтевой и лучевой костей.
Операция: открытая репозиция костных осколков локтевой и лучевой костей с внутренним фиксированием. Альтернативные хирургические методы: 1. Открытая репозиция с внешним фиксированием. 2. Закрытая репозиция с внешним фиксированием. 3. Открытая репозиция без каких-либо видов фиксации. Мониторинг ребэзии отломков в течение 2 суток и повторное обследование через 10 дней.
При наличии трёх диафизов локтевой и лучевой костей справа, гипсовая повязка обычно носится в течение 4-6 недель. Это время необходимо для полноценного сращивания костей и восстановления их прочности. В зависимости от индивидуальных особенностей пациента, таких как возраст, общее состояние здоровья и скорость заживления, сроки могут варьироваться, однако в большинстве случаев указанного периода достаточно для достижения максимального эффекта.
Важно отметить, что в процессе реабилитации могут возникнуть разные ситуации: если наблюдается задержка в заживлении, тогда срок ношения гипса может быть увеличен. В таких случаях врач принимает решения на основании рентгенологических снимков и состояния пациента. Также стоит учитывать, что некоторые пациенты могут испытывать дискомфорт, и в этом случае стоит обсудить с врачом возможность исполнения дополнительных терапевтических процедур для улучшения состояния.
После снятия гипсовой повязки на восстановление функций руки потребуется еще время. Важно будет начать физиотерапию для возвращения подвижности и силы в суставе. Пренебрежение этим этапом может привести к хроническим проблемам с двигательной активностью. Поэтому я рекомендую строго следовать рекомендациям врача и не торопить процесс восстановления.
Оценка заживления перелома осуществляется рентгенологически на 21-й день после процедуры, а затем с интервалом в месяц. Обезболивающие и нестероидные противовоспалительные препараты назначаются на срок до 2 недель. Пластины, используемые при остеосинтезе локтевой кости, обычно удаляют под общим наркозом через 8-12 месяцев.
Результаты многоцентровых исследований установили, что при использовании антибиотикопрофилактики у пациентов с открытыми переломами значительно уменьшается риск развития гнойно-воспалительных осложнений [3].
Пациенты делятся на три группы риска [3]:
1. Открытый перелом с повреждением кожи и мягких тканей длиной менее 1 см, рана чистая.
2. Открытый перелом с повреждением кожи длиной более 1 см при отсутствии выраженных повреждений подлежащих тканей или значительных смещений.
3. Любые сегментарные переломы, открытые переломы с выраженным повреждением подлежащих тканей или травматической ампутацией.
Тем, кто относится к 1-2 группам риска, обязательно необходимо назначать предоперационную дозу антибиотиков как можно скорее после травмы, преимущественно с активностью против грамположительных бактерий. Для пациентов из группы риска 3 также рекомендуются антибиотики, воздействующие на грамотрицательные бактерии.
Схемы антибиотикопрофилактики [3]:1. Пациентам 1-2 групп риска – цефалоспорины 3-4 поколения вм 1,0-2,0.
2. Пациентам 3 группы риска – цефалоспорины 3-4 поколения вм 1,0-2,0 через 12 часов (2 раза в сутки), 7 дней + метронидазол 100 мл в/в через 8 часов (3 раза в сутки), 3-5 дней.
Список основных медикаментов: 1. *Метронидазол, таблетка 250 мг, раствор для инфузий 0,5 во флаконе 100 мл; 2. *Цефтриаксон, порошок для инъекций 250 мг, 500 мг, 1000 мг во флаконе; 3. *Цефуроксим, порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр; 4. *Цефтазидим, порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г.
5. *Надропарин кальция — раствор для инъекций в шприцах с предзарядом 2850 МЕ анти-Ха/0,3 мл; 3800 МЕ анти-Ха/0,4 мл; 5700 МЕ анти-Ха/0,6 мл; 7600 МЕ анти-Ха/0,8 мл; 9500 МЕ анти-Ха/1,0 мл
* – препараты, входящие в список жизненно важных лекарственных средств.
Перелом диафизов костей предплечья

- МЕНЮ РАЗДЕЛА
- Аллергология-Иммунология
- Аллергический риноконъюнктивит
- Экзема и другие заболевания, вызванные иммунологическими факторами
- Первая стадия аллергии
- Острая и хроническая крапивница
- Аллергическая реакция на медикаменты
- Состояния с дефицитом иммунитета
- Атопический дерматит
- Ангионевротический отек и отек Квинке
- Аллергия на укус насекомых
- Аллергия на пыльцу сорняков
- Аллергия на пыльцу злаков
- Аллергия на пыльцу деревьев
- Аллергия на пыльцу
- Аллергия на насекомых
- Аллергия на домашнюю пыль и ее составляющие
- Аллергия на домашних животных
- Аллергический васкулит кожи
- Аллергический альвеолит
- Профилактика вакцинами
- Энцефалит
- Вирус Эпштейна-Барр
- Почему возникают боли в яичниках и что с этим делать?
- Эндометрит матки
- Эрозия и эктропион шейки матки
- Эндометриоз
- Спонтанный аборт
- Полип шейки матки
- Поликистоз яичников
- Опущение и выпадение матки и влагалища
- Опухоли яичников (кисты и кистомы)
- Нарушения менструального цикла
- Миома матки
- Лейкоплакия шейки матки
- Дисплазия шейки матки
- Гиперпластические изменения эндометрия (гиперплазия, полипы)
- Гидросальпинкс
- Гематометра
- Внематочная беременность
- Бартолинит, киста или абсцесс бартолиновой железы
- Апоплексия яичника
- Причины болей внизу живота
- Как подготовиться к посещению гинеколога
- Современные методы диагностики патологий шейки матки
- Эстетика и здоровье в интимной сфере
- Миома матки: как правильно диагностировать и избежать осложнений
- Эндоцервицит
- Маточные кровотечения
- Климакс у женщин: симптомы и методики лечения
- Рак шейки матки
- Синуситы
- Хронический ринит
- Фурункул носа
- Фарингит
- Тонзиллит
- Полипозный этмоидит
- Отит
- Острый ринит
- Носовое кровотечение
- Ларингит
- Искривление носовой перегородки
- Диагностика заболеваний ЛОР-органов
- Вскрытие паратонзиллярного абсцесса
- Пневмония
- Бронхит
- Бронхиальная астма
- Аллергический альвеолит
- Мерцательная аритмия
- Стенокардия
- Сердечная недостаточность
- Пороки сердца
- Перикардит
- Пароксизмальные состояния и обмороки
- Осложнения после инфаркта миокарда
- Нейроциркуляторная дистония
- Нарушения сердечного ритма
- Инфаркт миокарда
- Артериальная гипертония
- Посттромбофлебитический синдром
- Атеросклероз артерий нижних конечностей
- Варикозное расширение вен нижних конечностей
- Когда следует обратиться к флебологу?
- УЗИ сердца
- Повышенный уровень гемоглобина
- Хроническая венозная недостаточность (ХВН)
- Опоясывающий лишай (опоясывающий герпес)
- Хроническая ишемия мозга (дисциркуляторная энцефалопатия)
- Синдром хронической усталости
- Реабилитация после инсультов и черепно-мозговых травм
- Постгерпетическая невралгия: симптомы
- Повреждения сухожилий и нервов кисти: последствия
- Панические атаки. Паническое расстройство
- Остеохондроз позвоночника
- Мигрень
- Контрактура Дюпюитрена: причины и симптомы
- Ишиалгия: проявления
- Инсульт
- Дорсопатия (остеохондроз, радикулит, межпозвоночная грыжа/протрузия, спондилоартроз)
- Демиелинизирующие заболевания
- Дегенеративно-дистрофические изменения позвоночника
- Головокружение
- Головная боль напряжения
- Гидроцефалия головного мозга
- Рассеянный склероз
- Энцефаломиелит
- Реабилитация после инсульта
- Цирроз печени
- Хронический панкреатит
- Хронический вирусный гепатит
- Пищевая аллергия
- Гепатит
- Гастрит
- Дивертикулит кишечника
- Дивертикулез кишечника
- Хронический колит
- Как проходит гастроскопия под наркозом и без?
- Как осуществляется колоноскопия под наркозом и без?
- Когда стоит выполнять совместную процедуру гастроскопии и колоноскопии под наркозом?
- Что такое острый холецистит?
- Болезни желчных путей (билиарной системы)
- Полипы
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Синдром раздраженного кишечника
- Дисбактериоз кишечника
- Отрыжка: причины и терапия
- Мочекаменная болезнь
- Образование камней в почках: причины
- Цистит
- Фимоз
- Уретрит
- Структура уретры
- Рак простаты
- Простатит
- Орхит и эпидидимит
- Бесплодие
- Аденома простаты
- Биопсия простаты под контролем УЗИ
- Эндокринная офтальмопатия
- Сахарный диабет
- Остеопороз позвоночника
- Заболевания эндокринной системы
- Заболевания щитовидной железы
- Диагностика и терапия заболеваний щитовидной железы
- Диффузный токсический зоб – диагностика и лечение
- Болезни щитовидной железы
- Остеопороз — симптомы и терапия
- Подагра
- Мастопатия
- Желчнокаменная болезнь
- Эпителиальный копчиковый ход (киста копчика, свищ копчика)
- Перианальные кондиломы (остроконечные кондиломы, кондиломатоз)
- Парапроктит
- Язвенная болезнь желудка или двенадцатиперстной кишки
- Экстренные оперативные вмешательства
- Пупочная грыжа
- Паховая грыжа
- Острый панкреатит
- Заболевания тонкой и толстой кишки, а также анального канала
- Заболевания пищеводной системы
- О maladies желчного пузыря и смежных органов панкреато-дуоденальной области
- Заболевания желудка и двенадцатиперстной кишки
- Патологии диафрагмы
- Диагностика и терапия холецистита
- Грыжа передней стенки живота
- Грыжа белой линии живота
- Геморроидальная болезнь
- Проблемы с желчным пузырем и синдром после холецистэктомии
- Бедренная грыжа
- Атерома
- Анальные трещины
- Гигрома
- Синдром запястного канала
- Остеохондромы, липомы, гемангиомы и мезенхиомы кисти
- Удаление анальных трещин
- Остеотомия челюсти
- Кератоконус
- Отслойка сетчатки
- Возрастная макулярная дегенерация (ВМД)
- Глаукома
- Пресбиопия
- Катаракта
- Синдром сухого глаза
- Офтальмоскопическое исследование: как проверяется глазное дно
- Трихиаз
- Отслоение стекловидного тела
- Артриты и заболевания сухожилий
- Гигрома
- Эндопротезирование тазобедренного сустава: процесс операции
- Эндопротезирование коленного сустава: важные аспекты
- Травмы ахиллова сухожилия
- Тендинит ахиллова сухожилия (ахиллобурсит)
- Сухожилия четырехглавой мышцы бедра
- Сухожилия трёхглавой мышцы плеча
- Сухожилия двуглавой мышцы плеча
- Сухожилия большой грудной мышцы
- Связки надколенника
- Ревматоидный артрит кистей
- Пяточная шпора
- Кисты костей и идиопатический асептический некроз кости
- Заболевания мышц, синовиальных оболочек и сухожилий
- Артроз
- Вальгусная деформация стопы
- Гигрома или ганглий запястного сустава
- Артроз и остеоартроз лучезапястного сустава
- Тендовагинит лучезапястного сустава
- Артрит лучезапястного сустава
- Стилоидит лучезапястного сустава
- Синовит лучезапястного сустава
- Контрактура лучезапястного сустава
- Когда рекомендуется МРТ голеностопного сустава
- Травмы связок голеностопного сустава (нестабильность)
- Переломы фаланг пальцев
- Переломы пястных костей
- Чрезвертальные переломы бедренной кости
- Травмы ахиллова сухожилия
- Поражения сухожилий и нервов рук
- Повреждения мениска и крестообразных связок
- Перелом вращательной манжеты плеча
- Переломы рёбер
- Переломы мыщелков большеберцовой кости
- Переломы лопатки и ключицы
- Переломи таза
- Перелом/вывих коленного сустава и надколенника
- Переломы диафиза бедра
- Переломы грудины
- Переломы костей запястья
- Переломы и вывихи голеностопа
- Переломы шейки плечевой кости
- Переломы шейки бедра
- Перелом пилона
- Переломы мыщелков плечевой кости
- Переломы мыщелков бедра
- Переломы венечного отростка локтевой кости
- Переломы лодыжки
- Переломы костей плюсны и предплюсны
- Переломы костей голени
- Перелом дистального метаэпифиза лучевой кости (в типичном месте)
- Переломы диафизов костей предплечья
- Переломы диафиза плечевой кости
- Перелом головки плечевой кости
- Перелом головки лучевой кости
- Перелом вертлужной впадины
- Политравма
- Переломы межмыщелковых возвышений большеберцовой кости
- Замедленные переломы
- Вывихи плеча в плечевом суставе
- Вывихи костей стопы
- Вывихи костей рук
- Вывихи в локтевом суставе
- Вывихи бедренной кости в тазобедренном суставе (включая вывихи головки эндопротеза)
- Вывихи акромиальных и грудинных концов ключицы
- Порванные связки кисти
- Травмы лучезапястного сустава
- Переломы локтевого сустава
- Переломы лучевой кости
- Разрывы сухожилий сгибателей и разгибателей пальцев
- Перелом лучезапястного сустава
- Вывих лучезапястного сустава
- Растяжения и разрывы связок лучезапястного сустава
- Удаление фиксирующей пластинки после сращения перелома
- Удаление металлоконструкций
- Реабилитационное восстановление после травм и операций на опорно-двигательном аппарате
- Ложные суставы
- Реабилитация после перелома шейки бедра
- Межпозвоночная грыжа
- Хирургическое вмешательство при межпозвоночной грыже
- Лечебный массаж при грыже позвоночника
- Спортивные занятия при грыже позвоночника
- Упражнения при межпозвоночной грыже
- Грыжи поясничного отдела
- Грыжи грудного отдела
- Реабилитация после операции по удалению межпозвоночной грыжи
- Стеноз поясничного отдела
- Стеноз шейного отдела позвоночника
- Дегенеративный стеноз
- Относительный стеноз
- Абсолютный стеноз
- Сухость кожи зимой: 7 советов по уходу
- Периодонтит
- Стоматит ротовой полости
- Пульпит
- Гингивит
- Кариес
- Гиперестезия зубов
- Варикоз вен нижних конечностей
- Флебиты
- Тромбофлебит вен нижних конечностей
- Тромбозы
- Трофические язвы
- Лимфоотеки
- Как происходит удаление вен
- Ангиосканирование (УЗИ) сосудов верхних конечностей
- Ангиография сосудов
- Причины онкологических заболеваний
- Онкоскрининг
- Диагностика рака груди
- Онкомаркеры: важные сведения для пациентов
- Рак щитовидной железы
- Фиброаденома
- Меланома
- Рак кишечника
- Грипп: проявления, лечение и профилактика
- Менингококковая инфекция
- Вакцинация при планировании беременности
- Вакцинация на протяжении жизни (Life-course immunization)
- Острая респираторная вирусная инфекция (ОРВИ)
Акции

Школа снижения лишнего веса

Бесплатная консультация диетолога 26 июня

Операции в гинекологической сфере в соответствии с госгарантиями (по ОМС)
Приём колопроктолога с комплексным обследованием за 3500 рублей

Программа «Весна без аллергии»

Бесплатный прием у репродуктивного специалиста для ЭКО по ОМС
Консультация сосудистого хирурга или флеболога + УЗИ от 3000 рублей
Прием гинеколога с УЗИ за 4300 рублей

Проверка сердечной функции за 6950 рублей Контакты ЛДЦ и Стационар
- м. Ясенево, Литовский бульвар, д 1А
- м. Ленинский проспект, ул. Фотиевой, д 10
НИИ педиатрии и охраны здоровья детей
- м. Ленинский проспект, ул. Фотиевой, д 10, стр 1
Стоматология
- м. Ленинский проспект, ул. Фотиевой, д 10
Наши специалисты свяжутся с вами в ближайшее время
Последние события



Текст:Дятлов Семён ЛеонидовичСоавторВрач ортопед-травматолог
Переломы диафизов костей предплечья (лучевой и локтевой кости)
Диафиз – это часть кости, которая располагается между суставами.
Переломы в этой области чаще всего происходят при падении на руку или при прямом ударе по ней.
Симптомы перелома общеизвестны – появляется резкая боль, которая усиливается при попытке движения, может возникнуть отек.
Часто происходят переломы диафизов обеих костей предплечья — лучевой и локтевой, которые отвечают за вращательные движения руки. Поэтому при лечении таких переломов критически важно правильно выровнять отломки и исключить повторное смещение.
Консервативное лечение перелома диафиза лучевой и/или локтевой кости (лечение в гипсовой повязке)
Гипсовая повязка при подобных переломах используется в том случае, когда нет смещения отломков, или оно крайне незначительно. Гипс накладывается на 6-8 недель, руку необходимо держать на косыночной повязке. После того, как гипс снят, может потребоваться физиотерапия, направленная на улучшение состояния мягких тканей, лечебная физкультура для разработки локтевого и лучезапястного суставов.
Переломы без смещения или с незначительным смещением в этой области достаточно редки, поэтому большинство подобных переломов требует оперативного лечения. Оно заключается в фиксации отломков (остеосинтез). Возможные варианты фиксации — установка пластины на кость или специальных штифтов (стрежней) внутрь кости. Метод выбирается по показаниям – в зависимости от величины отека, смещения отломков и других факторов (возраст, род занятий пациента).
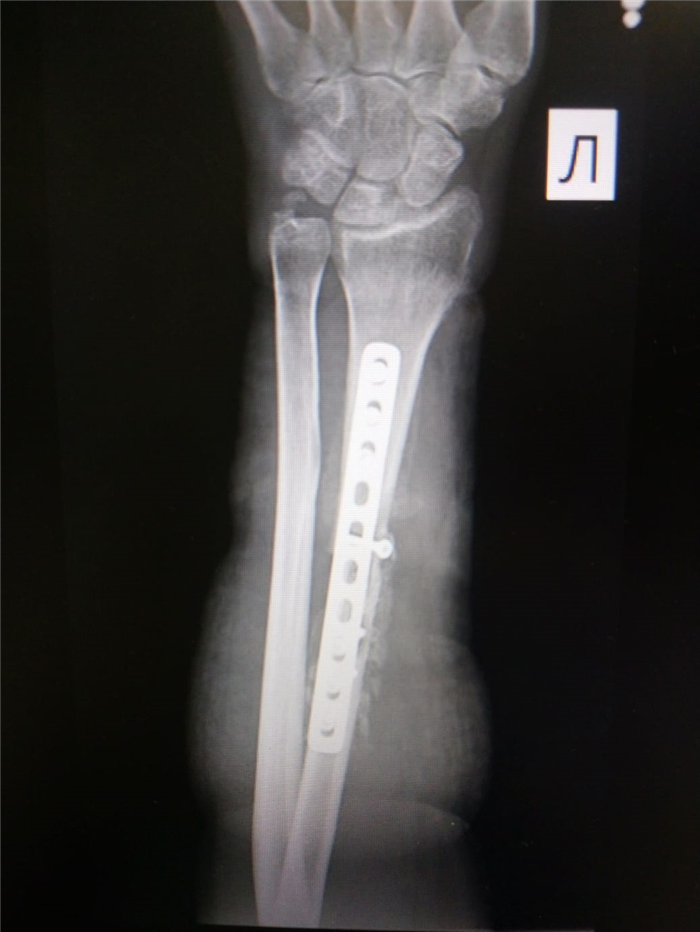
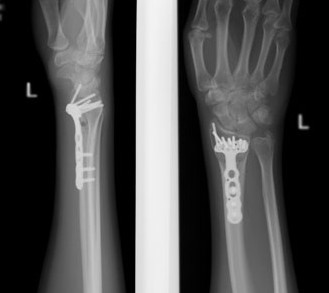
Остеосинтез лучевой/локтевой кости пластиной
После выставления отломков в правильное положение металлическая пластина фиксируется на кости с помощью специальных винтов, не давая отломкам сместиться. Если сломаны и лучевая, и локтевая кость, устанавливается две пластины. После операции на руку накладывается защитная гипсовая лонгета, в среднем – на 2-3 недели.
Ожидаемый срок нахождения в стационаре после такой операции составляет примерно 7 дней. По выписке необходимо проходить перевязки в поликлинике. Через 2-3 недели после операции лонгета снимается, и начинается курс восстановительного лечения — это физкультура и физиотерапия. Металлические конструкции удаляются, как правило, через год.
Остеосинтез лучевой/локтевой кости штифтом (стержнем)
Лучевая и локтевая кости по строению изнутри полые. И если пластина ставится на кость, то штифт вводится внутрь кости. Для установки штифта делаются несколько небольших разрезов (проколов кожи) — в области лучезапястного и локтевого суставов. Удаляют штифты примерно через год. Полноценные нагрузки, в т. ч. Спортивные, вне зависимости от выбранного метода остеосинтеза, можно начинать не менее чем через три месяца.
Симптомы травмы
Клиническая картина повреждения явно выражена. Главным признаком травмы считается боль. Она достаточно острая и усиливается при малейшем надавливании или незначительном движении. Возникает она как естественная реакция на разрыв надкостницы, где содержится много нервных окончаний. Кроме болезненных ощущений, при повреждении:
- аномальная подвижность пораженного предплечья;
- появление припухлости в области травмы;
- выделение гноя или экссудата в месте повреждения;
- невозможность движения кистью;
- деформация запястья;
- сокращение поврежденной конечности;
- заметный отек в области плеча.
Перелом лучевой кости зачастую сопровождается образованием обширной гематомы, которая возникает на поверхности кожи из-за повреждения сосудов. Гематома может образоваться не только в месте перелома, но и распространиться на плечевую область.
При таких травмах часто наблюдают крепитацию — характерный звук или ощущение, возникающее при смещении отломков кости. Это вызывается трением краев фрагментов друг о друга. Необходимо минимизировать этот симптом, так как смещенные куски кости могут повредить расположенные поблизости мягкие ткани.
Причины перелома луча в типичном месте
Специалисты выделяют два вида этого повреждения. Перелом бывает патологическим и травматическим. Причиной возникновения первого считается чрезмерное воздействие небольшого давления на кость со сниженной прочностью. Этому могут способствовать:
- недостаточная осторожность в повседневной жизни;
- нарушения обмена веществ;
- проблемы с эндокринной системой;
- нехватка необходимых для организма питательных элементов.
Часто подобные переломы возникают на фоне злокачественных опухолей. Это могут быть как опухоли, образующиеся непосредственно в костной ткани, так и раковые клетки, переносящиеся с кровью или лимфой из других больных органов.
Также патологический перелом лучевой кости случается у людей, которые перенесли остеомиелит. Это инфекционное заболевание костной ткани негативно сказывается на ее прочности. Большое количество пациентов с лучевым переломом — люди преклонных лет. Ведь возрастные изменения, которые развиваются в костях, сопровождаются их истончением и хрупкостью, что, в свою очередь, приводит к перелому.
Травматическое повреждение возникает при сильном воздействии на кость силы высокой интенсивности. Это может произойти:
- в результате различных ударов по руке;
- при падении с высоты;
- во время занятий спортом;
- при дорожных происшествиях.
К какому врачу обратиться?
Облегчить симптомы травмы и привести конечность в естественное положение может только квалифицированный специалист. Поэтому после повреждения следует немедленно обратиться за помощью к врачу. Оценить состояние руки и определить характер травмы могут такие специалисты, как:
Если наблюдается значительное смещение отломков, то для их фиксации используется остеосинтез с помощью металлической пластины, специфически разработанной для этой области. После сопоставления фрагментов, пластина фиксируется к кости с помощью винтов. После установки пластины на кожу накладываются швы и применяется гипсовая лонгета.
После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях, особенно у пожилых людей и при выраженном отеке руки и запястья, может быть нежелательно делать разрез для установки пластины по различным причинам (отек, состояние кожи). В таких ситуациях устанавливается аппарат внешней фиксации, который удерживает отломки с помощью спиц, проходящих сквозь кожу в кость. Этот аппарат выступает над кожей небольшой частью (примерно 12 см в длину и 3 см в высоту). Одним из преимуществ такого способа остеосинтеза является отсутствие необходимости в больших разрезах, однако за аппаратом требуется тщательное наблюдение на протяжении всего времени его ношения – следует делать перевязки, чтобы предотвратить воспаление спиц.
После операции рука остается в гипсовой лонгете на протяжении двух недель, после чего пациент может начинать разрабатывать запястье при помощи аппарата, который не мешает этому процессу.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
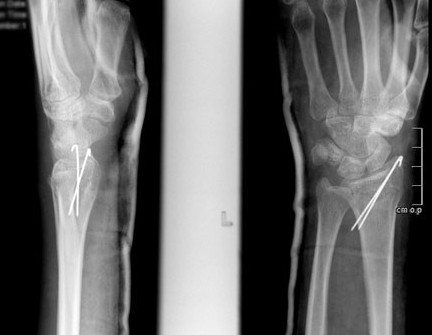
Спицы или винты для фиксации
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов(винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
После операции реабилитация при старых и неправильно сросшихся переломах лучевой кости аналогична уже описанным подходам. Однако в таких случаях может потребоваться более продолжительное восстановление.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия — раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии.
Кроме того, перед операцией выполняется премедикация – успокаивающий укол, и во время выполнения процедуры пациент находится в состоянии сна. Возможно применение общей анестезии. Выбор конкретного метода анестезии определяется анестезиологом накануне процедуры во время обсуждения с пациентом.
Методы физиотерапии
Физиотерапевтические процедуры играют немалую роль в процессе заживления костей. Они способствуют сокращению времени реабилитации и помогают избежать возможных осложнений.
При этом он может записаться на:
- Электрофорез с лекарственными средствами на основе кальция. Эта процедура позволяет активным компонентам медикамента быстрее достигать тканей. Лекарства на основе кальция крайне важны для пациента, так как они укрепляют костную структуру и ускоряют сращение отломков.
- Магнитотерапия низкой частоты. Такие процедуры помогают уменьшить болевые ощущения и обладают легким противовоспалительным эффектом.
- УВЧ-терапия. Она способствует прогреванию поврежденных тканей, улучшает местный обмен веществ и ускоряет регенерацию тканей.
- Ультрафиолетовая терапия. Данная процедура ускоряет выработку витамина D тканями, что, в свою очередь, способствует более эффективному усвоению кальция организмом.
Осложнения
Пациенту крайне важно строго следовать всем рекомендациям врача в ходе восстановительного периода. В противном случае могут появиться осложнения.
К примеру, у него:
- возможно повреждение мягких тканей, проблемы с кровеносными сосудами, нервами, а также появление серьезных вывихов и подвывихов;
- может произойти некроз тканей и ухудшение кровообращения в пострадавшей конечности;
- развитие посттравматического синдрома карпального канала, также известного как «туннельный синдром»;
- могут возникнуть гнойные процессы и некротические участки на коже, особенно у пациентов с открытыми травмами, где инфекция легче проникает в мягкие ткани и костную структуру, что может привести к остеомиелиту;
- может значительно снизиться двигательная функция, причем как частично, так и полностью. В тяжелых случаях это приводит к инвалидности.
Помните: при падении пострадавший может сломать не только верхнюю конечность, но и ключицу. А такая травма считается не менее опасной.
Подытожим: падая на руку человек, сразу не сможет точно понять то, сломал ли он ее или просто вывихнул. Поставить точный диагноз, выбрать дальнейшую тактику лечения сможет только врач. Самолечением в данном случае заниматься крайне опасно.
