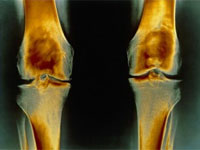
Посттравматический артроз не является самостоятельным заболеванием, а развивается под влиянием различных предрасполагающих факторов. С этой патологией могут столкнуться люди любого возраста, и она не обязательно связана с возрастными дегенеративными изменениями хрящевой ткани. Особенно подвержены артрозу крупные суставы нижних конечностей у легкоатлетов, которые игнорируют нужную подготовку к физическим нагрузкам.
- Симптомы: Боль в суставах, скованность, отечность, ограничение подвижности.
- Диагностика: Клинический осмотр, рентгенография, MRI для определения степени повреждений.
- Этиология: Развивается после травм, операций или воспалительных заболеваний суставов.
- Методы лечения: Медикаментозная терапия, физиотерапия, инъекции, хирургическое вмешательство при тяжелых формах.
- Профилактика: Поддержание здорового веса, регулярные физические нагрузки, избежание травм.
Существует ошибочное мнение, что посттравматический деформирующий артроз характерен только для людей с избыточной массой тела. На самом деле, помимо избыточного веса, к основным причинам, способствующим развитию вторичного или посттравматического остеоартроза, относятся:
- Травмы суставов, сопровождающиеся разрывом и растяжением мягких тканей. Особенно рискованными являются ситуации, когда в пораженных тканях происходит воспаление.
- Частые заболевания верхних дыхательных путей, такие как грипп, ангина и ОРЗ.
- Нарушения обмена веществ.
- Избыточный вес.
- Эндокринные заболевания, которые влияют на структуру хрящевой и костной ткани, приводя к их истончению и повышенному риску переломов.
Посттравматический артроз коленного сустава
Травмы могут служить триггером для механического разрушения гиалинового хряща, который покрывает суставные поверхности. Ключевым фактором, приводящим к артрозу коленного сустава, является разрыв мениска. Мениск представляет собой фиброзно-волокнистый хрящ, который часто повреждается в быту.
Когда деформированная часть мениска начинает повреждать суставную поверхность, это происходит из-за того, что фиброзно-волокнистый хрящ мениска обладает большей плотностью, чем гиалиновый хрящ сустава. Такой процесс может продолжаться 3-4 года, в результате чего гиалиновый хрящ может полностью разрушиться, что приводит к необходимости эндопротезирования коленного сустава.
Посттравматический артроз колена проявляется болью, ощущением скованности и отечностью. При движении в пораженном суставе можно услышать характерный хруст. Если пациент не обращается за медпомощью, то это может привести к ограничению функциональности сустава, искривлению нижней конечности и атрофии мышц.
Посттравматический остеоартроз (ПТО) представляет собой одно из наиболее распространённых последствий травм суставов, который может развиваться после ушибов, вывихов или переломов. Симптомы болезни часто включают боль в суставе, скованность, отёк и ограничение подвижности. Нередко пациенты отмечают, что боль усиливается при физической активности и уменьшается в покое. Такие проявления существенно снижают качество жизни и требуют внимательного подхода к диагностике.
Диагностика ПТО основывается на клиническом осмотре и комплексе инструментальных методов, среди которых рентгенография, магнитно-резонансная томография и ультразвуковое исследование. Эти методы позволяют оценить состояние суставного хряща, наличие остеофитов и других изменений, связанных с прогрессированием заболевания. Для постановки точного диагноза важно учитывать анамнез травмы и динамику симптомов, что поможет выбрать наиболее эффективную схему лечения.
Эффективные методы лечения посттравматического остеоартроза включают как консервативные, так и хирургические подходы. На первых порах может быть рекомендуется физиотерапия, медикаментозное лечение с использованием нестероидных противовоспалительных средств и хондропротекторов. При отсутствии положительной динамики и значительном ухудшении функционального состояния может возникнуть необходимость в хирургическом вмешательстве, таком как артроскопия или эндопротезирование сустава. Важно понимать, что комплексный подход и индивидуализация лечения являются залогом успешной реабилитации и восстановления функции сустава.
Последствия травмы голеностопного сустава
Ключевыми факторами, способствующими артрозу голеностопного сустава, являются проблемы с кровоснабжением суставных хрящей. Даже незначительные травмы могут вызвать повреждение сосудов, что приводит к нарушению питания суставных тканей. Как следствие, нарушается структура суставной сумки, уменьшается выработка синовиальной жидкости и увеличивается трение между суставными поверхностями.

При нарушениях кровообращения страдают как мышцы, так и нервы. В результате ухудшается тонус и нарушается передача нервных импульсов в головной мозг. Это может привести к посттравматическому артрозу, так как мышечная ткань теряет контроль со стороны нервной системы.
Посттравматический артроз плечевого сустава
Артроз может развиваться не только вследствие травм, но и из-за чрезмерных физических нагрузок на суставы. Поэтому в группе риска находятся люди, чья работа связана с тяжелыми физическими усилиями, а также спортсмены. Симптомы болезни могут проявляться спустя несколько лет после полученной травмы.
Боль начинается уже тогда, когда в суставе возникают костные разрастания. Основные признаки посттравматического артроза плечевого сустава включают снижение трофики мышц и онемение рук. Ярким симптомом является ноющая боль в области плеча и лопатки, затрудняющая отведение руки назад.
Лечение
Лечение посттравматического артроза требует комплексного подхода. Важными направлениями являются мероприятия, нацеленные на уменьшение кислородного голодания тканей, что достигается путем активизации локального и общего кровообращения. Это содействует уменьшению венозного застоя и отечности тканей, а также улучшению водно-солевого обмена и нормализации обменных процессов в хрящах.
Физическая активность помогает укрепить мышцы, окружающие сустав, что обеспечивает его стабилизацию и разгрузку. Регулярные дозированные тренировки совместно с массажем и другими методами физиотерапии способствуют адаптации организма и травмированного сустава к физическим нагрузкам.
Во время обострений основная цель лечения заключается в устранении болевых ощущений и расслаблении напряженных мышц. На этот период пациентам рекомендуется щадящий режим физической активности. При значительных болях на поздних этапах заболевания может быть нужен постельный режим.
Для купирования болевого синдрома используют анальгетики и нестероидные противовоспалительные препараты. Для насыщения хрящевой ткани питательными веществами назначаются хондропротекторы в виде таблеток и внешних средств.
Среди методов лечения посттравматического артроза хорошо зарекомендовали себя сероводородные и радоновые ванны. Курс бальнеотерапии может существенно облегчить боль на длительное время. Грязевые ванны также применяются с аналогичной целью. Консервативные методы и лечебная физкультура могут быть эффективными на ранних стадиях заболевания. В случаях запущенной формы артроза может быть предложено хирургическое вмешательство.

Алексей, 45 лет, мужчина: После тяжёлой травмы колена, которую я получил на спортивной тренировке, у меня развился посттравматический остеоартроз. Первые симптомы были боли при движении и отёк в области колена. Я обратился к врачу, который назначил мне рентген и МРТ для подтверждения диагноза. Лечение началось с противовоспалительных препаратов и физиотерапии. Также мне порекомендовали упражнения для укрепления мышц вокруг сустава. Со временем состояние улучшилось, хотя периодически я всё равно чувствую дискомфорт, поэтому продолжаю заниматься лечебной физкультурой.

Мария, 32 года, женщина: Я столкнулась с посттравматическим остеоартрозом, когда упала с лестницы и повредила лодыжку. Сначала не думала, что это что-то серьёзное, но спустя несколько недель начала замечать, что сустав стал болеть даже в состоянии покоя. Врач посоветовал сделать УЗИ, и были подтверждены изменения в суставе. Лечение включало в себя магнитотерапию и курс инъекций гиалуроновой кислоты. Это значительно помогло улучшить подвижность и снизить болевые ощущения. Также я начала регулярно заниматься йогой для поддержания гибкости суставов.

Дмитрий, 60 лет, мужчина: У меня посттравматический остеоартроз развился после аварии на автомобиле много лет назад. Поначалу не придавал этому значения, но с возрастом боль начала становиться все более ощутимой. Мой врач рекомендовал сделать компьютерную томографию для более точной диагностики. После этого я начал курс лечения, включающий противовоспалительные препараты и хондропротекторы. Также важно было сбросить лишний вес, что помогло уменьшить нагрузку на суставы. Регулярные физические упражнения и диета стали основой моего лечения, и сейчас я чувствую себя гораздо лучше.
Вопросы по теме
Каковы основные отличия между посттравматическим остеоартрозом и обычным остеоартрозом?
Посттравматический остеоартроз (ПТОА) возникает вследствие травмы сустава, такой как переломы или вывихи, в то время как обычный остеоартроз обычно связан с возрастными изменениями и дегенерацией суставов. ПТОА может развиваться быстрее и проявляться более выраженными симптомами, такими как отечность, боль и ограничение подвижности в результате травмы, тогда как в обычном остеоартрозе симптомы могут проявляться постепенно. Кроме того, лечение ПТОА зачастую требует комплексного подхода, включающего реабилитацию, физиотерапию и иногда хирургическое вмешательство.
Можно ли предотвратить развитие посттравматического остеоартроза после травмы?
Да, существует ряд мер, которые могут помочь предотвратить развитие посттравматического остеоартроза после травмы. Важно соблюдать рекомендации врача по реабилитации и физическим упражнениям, направленным на восстановление функции сустава. Использование ортопедических приспособлений, таких как бандажи и поддерживающие стельки, также может способствовать правильной нагрузке на сустав. Кроме того, соблюдение здорового образа жизни, включая правильное питание, контроль массы тела и регулярную физическую активность, поможет укрепить суставы и снизить риск их дегенерации.
Что делать, если стандартные методы лечения посттравматического остеоартроза не помогают?
Если стандартные методы лечения, такие как физиотерапия, противовоспалительные препараты и инъекции кортикостероидов, не приносят облегчения, следует обратиться к врачу для пересмотра лечения. Возможные варианты могут включать применение хондропротекторов, смешанных методов терапии, таких как PRP (терапия плазмой, обогащенной тромбоцитами), или более инвазивные методы, такие как артроскопия. В некоторых случаях может рассматриваться возможность хирургического вмешательства, например, замены сустава. Важно помнить, что индивидуальный подход к лечению и регулярный мониторинг состояния суставов помогут достичь наилучших результатов.
