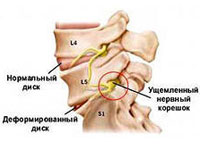
Ключевым признаком остеохондроза позвоночника являются симптомы, связанные с поражением корешков. Остеохондроз, сопровождающийся корешковым синдромом, характеризуется особенностями дискогенных радикулитов, которые не наблюдаются при других причинах поражения нервных корешков:
- Причины: Остеохондроз позвоночника обусловлен возрастными изменениями, травмами, неправильной осанкой и малоподвижным образом жизни.
- Симптомы: Характерные проявления включают боль в спине, покалывание, онемение и слабость в конечностях.
- Корешковый синдром: Развивается при сдавлении спинномозговых корешков, что приводит к радиирующей боли и неврологическим расстройствам.
- Диагностика: Для выявления остеохондроза расходуются методы визуализации, такие как МРТ и КТ.
- Лечение: Включает медикаментозную терапию, физиотерапию, лечебную физкультуру и в тяжелых случаях хирургическое вмешательство.
- Интенсивность, скорость и форма развития каждого дискогенного синдрома зависят от первичных или вторичных повреждений корешка (сжатие, смещение, реактивные изменения).
- Корешковый синдром прогрессирует по определённым этапам, независимо от того, является ли он острым или хроническим.
- Корешковым синдромам свойственны как раздражение в области чувствительности, так и утрата функций, уникальных для каждого корешка.
Патогенез поражения нервных корешков
Основной задачей врача становится чёткое определение, какие конкретно нервные корешки вовлечены в патологический процесс. Наиболее часто затрагивается участок корешка, простирающийся от твердой мозговой оболочки до самого корешкового нерва.
Данный участок сталкивается с компрессией в эпидуральной зоне, вызванной выпячившимися межпозвоночными дисками, костными наростами, гипертрофией связок, а также деформацией отростков позвонков и другими факторами. Таких патологий чаще всего можно встретить в подвижных участках позвоночника, например, между 5-ым и 6-ым шейными позвонками.
Влияние всех факторов корешкового синдрома усиливается в условиях узкого позвоночного канала и суженных межпозвонковых отверстий. В результате стремительно развивающегося корешкового синдрома может наблюдаться нарастающая ишемия. Иногда возникает кровоизлияние, что приводит к отечности нервного корешка.
Нервные корешки при остеохондрозе могут подвергаться компрессии как отдельными патологическими структурами, так и в комплексе. В шейном и грудном отделах деформация корешка сопровождается натяжением оболочек соседних нервов, что усиливается при кашле и наклоне головы.
Устранение корешковых раздражений возможно при декомпрессии в условиях растяжения позвоночного столба в сторону поражения. Раздражение нервного корешка может проявляться стреляющей болью и нарушениями в иннервируемой области: гипотонией, гипорефлексией, гипотрофией. При обследовании пациента учитываются все мышцы с обнаруженными патологическими изменениями, так как каждый нервный корешок иннервирует не одну, а несколько мышц.
Остеохондроз позвоночника представляет собой дегенеративное заболевание межпозвоночных дисков и остеофитов, что приводит к сужению спинномозговых каналов и компрессии корешков нервов. Основными причинами его возникновения являются малоподвижный образ жизни, неправильная осанка, травмы, а также возрастные изменения в тканях. Я часто наблюдаю, что пациенты не обращают внимания на предупреждающие симптомы, такие как боль в спине, покалывание или онемение в конечностях, что в конечном итоге приводит к развитию корешкового синдрома.
Среди симптомов корешкового синдрома выделяются постоянные или периодические боли в области позвоночника, иррадиирующие в руки или ноги, невозможность выполнять привычные движения и снижение чувствительности в конечностях. Важно отметить, что на ранних стадиях заболевания симптомы могут быть минимальными и проявляться только при физической нагрузке. В своих наблюдениях я чаще всего отмечаю, что пациенты с запущенными формами остеохондроза испытывают значительный дискомфорт, что негативно сказывается на их качестве жизни.
Лечение корешкового синдрома требует комплексного подхода. Важно не только устранить симптомы, но и воздействовать на основные причины заболевания. Это может включать медикаментозную терапию для снятия воспаления и боли, физиотерапевтические процедуры, лечебную физкультуру и мануальную терапию. В случае серьезных осложнений может понадобиться хирургическое вмешательство. Как специалист, я настоятельно рекомендую своим пациентам следить за состоянием своего позвоночника и вовремя обращаться за медицинской помощью, чтобы избежать серьезных последствий остеохондроза.
Клиническая картина поражения нервных корешков
Когда нервные корешки поражаются при шейном остеохондрозе, болевые ощущения локализуются в области затылка, основания шеи, передней стенки грудной клетки, плече и межлопаточной зоне. Эти боли могут носить жгучий, рвущий или компрессионный характер, становясь более интенсивными к утру. У пациентов иногда отмечаются нарушения чувствительности, схожие с «полукурткой с короткими рукавами».

При вовлечении в процесс третьего спинального корешка, расположенного между 3-им и 4-ым шейными позвонками, пациенты жалуются на дискомфорт в области надплечий и ключицы. В остром синдроме можно заметить атрофию задних мышц шеи. У пациента повышен тонус диафрагмы, что в свою очередь может привести к тому, что печень смещается вниз. Часто может возникать боль, которую легко спутать с приступом стенокардии, но в данном случае она сохраняется на протяжении нескольких часов или даже дней.
При поражении 5-го шейного корешка, который находится между 4-ым и 5-ым шейными позвонками, боль иррадиирует от шеи по наружной поверхности плеча. Дегенеративно-дистрофические изменения 6-го и 7-го корешков могут иногда вызывать затруднения при глотании. В случаях поражения 8-го шейного корешка, боль может распространяться от шеи к мизинцу.
При проблемах с 6-ым корешком дискомфорт ощущается от шеи и лопатки по наружному краю плеча, доходя до большого пальца. При произвольных движениях головы симптомы усиливаются, также отмечается отсутствие рефлекса бицепса. При повреждении 7-го шейного корешка боли иррадиируют от шеи к указательному и среднему пальцам, при этом можно наблюдать гипотрофию и отсутствие рефлекса трицепса.
Корешковый синдром, связанный с грудным остеохондрозом, проявляется опоясывающей острой или тупой болью в области затронутого нерва. Поскольку корешки связаны с капсулами суставов ребер, болевой синдром может усиливаться во время дыхания, кашля или чихания. Некоторые пациенты отмечают появление онемения и болезненных ощущений в ноге. Объективно можно выявить ограничение подвижности в грудном отделе и локальную болезненность в области ребер и грудных мышц. Часто такой синдром путают с межреберной невралгией.
Диагностика и лечение корешковых синдромов
Диагностика корешкового синдрома требует проведения компьютерной томографии или МРТ на поражённой области. Также назначается электромиография. Уровень обследования зависит от симптомов, проявляющихся при поражении отдельных периферических нервов. Для исключения инфекционных и воспалительных процессов может быть назначен анализ спинномозговой жидкости.
Лечение во время острого периода сосредоточено на обеспечении покоя, исключении резких движений и болезненных поз. Пациентам рекомендуется соблюдать постельный режим на жесткой постели до тех пор, пока боль не стихнет.
Эффективным подходом в лечении корешкового синдрома является многоуровневая терапия. Больным назначаются нестероидные противовоспалительные препараты (например, Индометацин, Диклофенак, Наклофен, Мовалис и др.) в комбинированной терапии с миорелаксантами (Сирдалуд, Мидокалм). При необходимости используются местные анестетики и стероидные гормоны для блокад.
После уменьшения остроты боли рекомендовано постепенно увеличивать уровень физической активности и выполнять упражнения для укрепления мышц спины. Назначается физиотерапия, которая включает тепловые процедуры, глубокий расслабляющий массаж и иглорефлексотерапию.
Также эффективны такие процедуры, как диадинамический ток, ультразвук, обезболивающая UHF, электрофорез и лазеротерапия на поражённой области позвоночника, а также применение радоновых и сероводородных ванн. На местном уровне могут использоваться обезболивающие и противовоспалительные мази, компрессы с раствором димексида и новокаина.
В случае расстройств сна может потребоваться применение антидепрессантов. Пациенты с выраженным корешковым синдромом могут воспользоваться анальгетиками и повышенными дозами витаминов группы В. Так же могут быть задействованы препараты для улучшения кровообращения в спинномозговых корешках (например, Трентал, Пентоксифиллин, Вазонит).
Рекомендуется использование дегидратирующих средств (таких как Фуросемид, Лазикс, Триампур), так как они уменьшают отек тканей вокруг пораженного корешка. Показано также назначение десенсибилизирующих препаратов (например, Тавегил, Супрастин, Димедрол).

Алексей, 45 лет, мужчина: «Я долгое время работал за компьютером и не обращал внимания на свои ощущения в спине. Сперва появились небольшие боли, которые я списывал на усталость. Но когда начали появляться онемения в ногах, я запереживал. Врачи диагностировали остеохондроз и корешковый синдром. Я стал заниматься физической терапией и поменял подход к работе — каждые 30 минут делаю перерывы на разминку. Никакие уколы я не делал, лишь периодически принимаю противовоспалительные средства, но основное внимание уделяю упражнениям. За полгода состояние улучшилось заметно.»

Мария, 38 лет, женщина: «Несколько лет назад я начала замечать, что после долгой прогулки или после того, как долго сидела с книгой, в спине возникали резкие боли, отдающие в ногу. Это были симптомы корешкового синдрома. Я обратилась к врачу и начала курс физиопроцедур и массажей. Также мне порекомендовали специальные упражнения для укрепления мышц спины. Я была поражена тем, как быстро стали исчезать боли, если заниматься регулярно. И сейчас я стараюсь следить за осанкой и чаще проводить время на свежем воздухе. Это значительно улучшило качество моей жизни.»

Дмитрий, 52 года, мужчина: «Остеохондроз у меня был диагностирован несколько лет назад, но я не воспринимал это всерьез, пока не начались серьезные проблемы с движением. Корешковый синдром стал настоящей проблемой, и я долго не мог нормально ходить. Лечение началось с медикаментов, потом меня направили на курс реабилитации. Я прошел через много процедур, включая иглолечение и лечебную физкультуру. Теперь я понимаю, как важно следить за состоянием спины и регулярно заниматься спортом. Нельзя расслабляться, иначе все вернется на круги своя.»
Вопросы по теме
Как остеохондроз может повлиять на психоэмоциональное состояние человека?
Остеохондроз позвоночника может вызывать не только физические симптомы, но и серьезные изменения в психоэмоциональном состоянии. Хроническая боль, ограниченная подвижность и постоянное чувство дискомфорта могут приводить к развитию тревожных расстройств, депрессии и снижению качества жизни. Постепенно пациент начинает избегать активностей, которые когда-то приносили удовольствие, что может усугублять его состояние. Важно учитывать комплексный подход к лечению, который включает как физическую реабилитацию, так и элементы психологической поддержки.
Какой образ жизни может способствовать развитию остеохондроза и корешкового синдрома?
Современный образ жизни с высоким уровнем стресса, недостатком физической активности и неправильным питанием существенно способствует развитию остеохондроза. Длительное сидение за компьютером, несоответствующая осанка и недостаток движения приводят к ослаблению мышц спины и смещению межпозвоночных дисков, что в свою очередь может вызывать корешковый синдром. Для профилактики рекомендуется внедрять регулярные физические упражнения, правильно организовать рабочее место и следить за своим питанием, включая в рацион продукты, богатые витаминами и минералами, необходимыми для здоровья позвоночника.
Какое значение имеет раннее обнаружение остеохондроза в профилактике осложнений?
Раннее обнаружение остеохондроза имеет критическое значение для предотвращения потенциальных осложнений, таких как корешковый синдром и хроническая боль. Если заболевание диагностировано на ранних стадиях, существует возможность применения консервативных методов лечения, таких как физиотерапия, массаж и лечебная физкультура, которые могут помочь восстановить функции позвоночника и предотвратить дальнейшее прогрессирование болезни. Пренебрежение симптомами или игнорирование профилактических мер может привести к необратимым изменениям в позвоночнике, требующим более invasive вмешательства, включая хирургическое лечение.
