Хождение с рукой на косынке может способствовать стабилизации сустава и уменьшению нагрузки на травмированные связки, однако одного лишь ограничения движений для полного восстановления недостаточно. Важно также проводить реабилитацию, которая включает упражнения для восстановления подвижности и силы, а также соблюдение рекомендаций врача.
Кроме того, полноценное восстановление после частичного разрыва связок требует индивидуального подхода, и в большинстве случаев необходимо мониторить процесс заживления с помощью медицинского специалиста. Поэтому, хоть косынка и помогает в начальный период, со временем важно включать в терапию активные методы.
- Обсуждается эффективность ношения косынки при частичном разрыве связок и коленного сустава.
- Утверждается, что фиксация руки в косынке может не обеспечить должной стабильности для восстановления.
- Рекомендуется комплексный подход, включая физиотерапию и упражнения для укрепления.
- Подчеркивается важность консультации с врачом для индивидуального плана реабилитации.
- Отмечается необходимость наблюдения за состоянием и возможностью дополнительных методов лечения.
Анатомия
Коленный сустав представляет собой одну из наиболее сложно устроенных частей человеческого тела и играет ключевую роль в опорно-двигательном аппарате. Он образован тремя основными костями: бедренной, коленной чашечкой и большой берцовой костью. Все эти костные структуры соединены между собой связками, которые обеспечивают стабильность всего сустава. К ним относятся:
- Собственная связка надколенника;
- Внутренняя коллатеральная связка;
- Внешняя коллатеральная связка;
- Задняя крестообразная связка;
- Передняя крестообразная связка.
Данные тканевые образования, объединяясь, определяют анатомию передней области нижней конечности, особенно в области голени. Они позволяют человеку сохранять устойчивое положение и осуществлять движения конечностью в разных направлениях, с необходимой амплитудой. Если же движения выходят за допустимые границы, возрастает риск травмы связок, вплоть до их разрыва, что обуславливается недостаточной эластичностью этих тканей. Часто люди полагают, что связки обладают высокой эластичностью, однако это предположение неверно, поскольку устойчивость сустава была бы невозможно в таком случае.
Мнение врача:
Крестообразные связки представляют собой важные структуры в человеческом организме, играющие ключевую роль в поддержании стабильности и структуры суставов. По словам медицинских профессионалов, повреждение крестообразных связок часто наблюдается у спортсменов и людей, ведущих активный образ жизни. Такие травмы могут произойти в результате резкого поворота или неправильных движений сустава.
Необходимо незамедлительно обратиться к врачам при подозрении на повреждение крестообразных связок, так как игнорирование или неправильная диагностика травмы может привести к серьезным последствиям. Лечение может быть консервативным, включающим реабилитацию и физиотерапию, но иногда требуется и хирургическое вмешательство. Важно помнить, что профессиональная помощь и следование медицинским рекомендациям играют решающую роль в восстановлении функций крестообразных связок и предотвращении осложнений.

Травмы
- Сильный удар по голени, суставу или бедру;
- Вращающее воздействие, при котором голень остается неподвижной, а остальные части тела вращаются, или при резком прекращении движения, например, во время бега или катания на коньках;
- Движение голени наружу при внутреннем движении бедра, что часто связано с игровыми видами спорта и может затрагивать внутренний мениск;
- Противоположное первому движению, когда вовлекаются наружный мениск и крестообразные связки;
- Падение при катании на лыжах, когда фиксированная стопа тянет голень вперед, а корпус назад.
Врачи выделяют несколько степеней повреждения передней крестообразной связки, основываясь на состоянии тканей и силе травмирующего воздействия. В соответствии с этим, пациент может получить:
В моем экспертном мнении, достаточно ли просто носить руку на косынке для восстановления после частичного разрыва связок и ключично-суставного (КС) перелома, зависит от нескольких факторов. Хождение с рукой на косынке может обеспечить временную иммобилизацию и защиту травмированного участка, что в самом деле важно на ранних этапах восстановления. Однако, это не является единственным мероприятием, необходимым для полноценного заживления.
Частичный разрыв связок требует комплексного подхода к лечению, который включает не только иммобилизацию, но и соблюдение необходимых лечебных мероприятий. Физиотерапия, выполнение специальных упражнений на менее выраженные группы мышц, а также восстановительные процедуры имеют критическое значение для оптимизации процесса заживления. Кроме того, следует учитывать индивидуальные особенности пациента, такие как возраст, общее состояние здоровья и степень повреждения связок.
Таким образом, хотя косынка может быть важной частью иммобилизации, полагаться исключительно на нее нецелесообразно. Важно помнить, что успешное восстановление требует комплексного подхода, включающего активное восстановление функции и укрепление связок. Поэтому я настоятельно рекомендую пациентам обратиться к специалисту для разработки индивидуального плана реабилитации.
- Частичное повреждение, микротравму или растяжение, при этом сустав остается стабильным, симптомы минимальны;
- Надрыв связок, значительное растяжение с местами разволокнением, что может привести к рецидиву;
- Полный разрыв, где симптомы выражены явно с отсутствием стабильности сустава.
Эта классификация представлена Американской ассоциацией травматологов.
Признаки и симптомы разрыва связок в колене
При повреждении различных типов связок могут проявляться разные симптомы, однако некоторые общие признаки характерны для любого повреждения колена:
- Наступает резкий звук, например, треск или щелчки при повреждении связок;
- Возникает интенсивная, невыносимая боль;
- Развивается отек, и вокруг места повреждения под кожей скапливается кровь, образуя синяки;
- Сложности в сгибании или разгибании колена, что обусловлено как отеком, так и потерей подвижности;
- Сам сустав теряет стабильность, может наблюдаться смещение, особенно при пальпации.
В случае подобной симптоматики обязательно необходимо пройти обследование для оценки степени повреждений и получения грамотного лечения. Самостоятельно справиться с такой травмой нельзя, откладывание визита к врачу при подозрении на более серьезные повреждения недопустимо.
Разрыв связки колена: лечение
При первой и второй степени разрыва больному прописывают консервативное лечение. В случае полного разрыва, а иногда и сильного частичного, при отхождении связки от места ее крепления нужно хирургическое вмешательство. Часто это артроскопическая операция.
Чтобы не ухудшить ситуацию и обеспечить правильное лечение поврежденного колена, важно пройти всех необходимое диагностическое обследование для определения характера травмы и степени повреждения. Несвоевременное лечение может привести к необратимым последствиям, таким как разрушение сустава и развитие хронического артроза.
При свежей травме рекомендован следующий алгоритм действий:
- Немедленно освободить колено от нагрузки и обеспечить покой;
- Наложить холодный компресс для уменьшения отека и болевых ощущений;
- При возможности зафиксировать сустав с помощью тугой повязки;
- Подложить под ногу подушку для улучшения кровообращения и снижения боли;
- Принимать противовоспалительные и обезболивающие препараты.
Консервативное лечение будет назначено лечащим врачом – обычно оно заключается в обеспечении покоя, ношении эластичной повязки и приеме лекарственных средств, снимающих воспаление. Длится период восстановления и заживления один месяц, а полностью сустав восстановится уже за 3.
Если наблюдается полный разрыв связок коленного сустава, потребуется хирургическое вмешательство – либо восстановительное, либо замена поврежденных связок. После операции период реабилитации может занять от шести месяцев и более.
Реабилитация после артроскопии
После артроскопии пациент в день операции может отправиться домой с важными рекомендациями: первые сутки прикладывать к оперированной области холод и зафиксировать ногу ортезом. То есть пациент сразу может ходить, благодаря точечной и прицельной работе хирурга и артроскопа. Как правило, не требуя обезболивающих препаратов.
Физические нагрузки начинают постепенно вводить через 2-3 недели. Это включает комплекс лечебной физкультуры, разработанный реабилитологом индивидуально. Первоначально упражнения проводятся в медицинском учреждении, а затем могут быть выполнены самостоятельно. Занятия на тренажерах подключаются на более поздних этапах. Также большую помощь в процессе восстановления оказывают физиотерапевтические процедуры, такие как электрофорез, электромиостимуляция и магнитотерапия.
Следует отметить, что даже после малоинвазивного хирургического вмешательства (артроскопии) коленный сустав требует тщательной и последовательной реабилитации. Восстановление проходит быстрее и легче после артроскопии по сравнению с открытой операцией.
Что поможет вам пройти реабилитацию максимально эффективно? Грамотно спланированная программа реабилитации и сопровождение опытного специалиста. Внимательное выполнение рекомендаций реабилитолога, занятия без пропаданий и пропусков. Позитивный настрой и желание поскорее вернуться к активной жизни: записаться в зал, пойти с друзьями на тренировку и футбол и просто перейти к бытовым активностям без боли и боязни за свой коленный сустав.
Какой прогноз дают врачи после пластики ПКС? Можно ли вернуться к занятиям спортом? На эти вопросы ответила наш физиотерапевт Елена Всеволодовна Ковалева:
«Безусловно, при своевременно начатом и грамотно спланированном восстановлении спортсмены могут вернуться в большой спорт. Да, реабилитация после разрыва коленной связки занимает довольно продолжительный период времени (около полугода), часто профессионалам спорта психологически сложно выдержать такой большой срок, поскольку для них каждый тренировочный день на счету. Но они знают, что стоит на кону, поэтому работают над травмой. Важно придерживаться рекомендаций специалистов и не провоцировать новые травмы».
В нашем центре созданы все условия для успешного восстановления. Реабилитационные программы разрабатываются с учетом индивидуальных особенностей пациента: возраста, физической формы и состояния здоровья. Занятия проводятся на качественных тренажерах и современном физиотерапевтическом оборудовании.
Если вы хотели бы узнать больше о реабилитации и лечении в нашем центре, запишитесь на прием к травматологу-ортопеду через телефон или онлайн.
центр «Новый Шаг»: наша главная цель — вернуть вам радость активной жизни!
Клинически значимая анатомия

Передняя крестообразная связка – это полоса плотной соединительной ткани, соединяющая бедренную и большеберцовую кости. Эта связка считается ключевой в коленном суставе, так как она обеспечивает сопротивление переднему смещению и ротации большеберцовой кости.
ПКС начинается от заднемедиального угла медиальной поверхности латерального мыщелка бедренной кости, проходит в межмыщелковой выемке и прикрепляется перед межмыщелковым возвышением большеберцовой кости, сливаясь с передним рогом медиального мениска. ПКС проходит кпереди, медиально и дистально через сустав, соединяя бедренную и большеберцовую кости. При этом она поворачивается латерально вокруг своей оси.
Друзья, у нас есть замечательный онлайн-курс «Реабилитация после пластики ПКС». Узнайте больше…
Существует два основных пучка ПКС: меньший переднемедиальный (ПМП) и больший заднелатеральный (ЗЛП). Они получили свои названия в зависимости от места прикрепления к плато большеберцовой кости. Когда колено разогнуто, ЗЛП натянут, а ПМП находится в состоянии умеренного расслабления. При сгибании колена крепление ПКС становится более горизонтальным, в результате чего ПМП натягивается, а ЗЛП расслабляется, что позволяет ПМП оставаться ограничителем смещения большеберцовой кости вперед.
Функции ПКС
- Первичное ограничение переднего смещения большеберцовой кости: 85% сопротивления во время проведения теста переднего выдвижного ящика при согнутом колене под углом 90 градусов;
- Вторичное ограничение вращения большеберцовой кости и варуса: вальгусная ангуляция при полном разгибании колена;
- Проприоцептивная функция: наличие механорецепторов в связках.
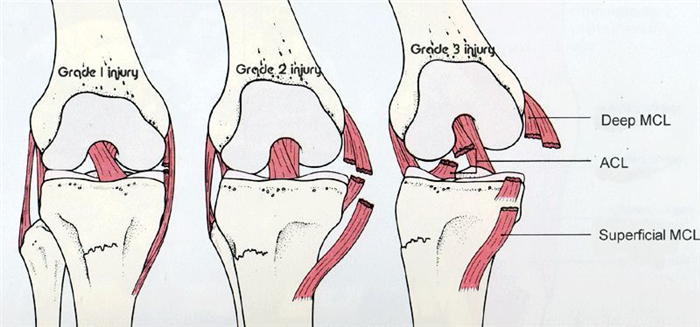
Связанная с этим травма МКС (степень I-III) представляет особую проблему, поскольку в этом случае возникает тенденция к развитию жесткости колена после травмы. Большинство хирургов-ортопедов сначала лечат травму МКС (в течение шести недель) с использованием ограничивающих подвижность колено ортезов. В течение этого времени спортсмен проходит комплексную программу реабилитации. Только после этого будет выполнена реконструкция ПКС.
Ушибы костей и микротрещины
Ушиб трабекулярной кости, известный как субкортикальная травма, может возникать в результате воздействия давления на колено в результате травматического события, особенно часто это связано с разрывом передней крестообразной связки (ПКС). Сопутствующие травмы менисков и медиальной коллатеральной связки (МКС) обычно способствуют ухудшению состояния ушиба кости. На магнитно-резонансной томографии (МРТ) выявляемые фокальные аномалии сигнала в субхондральной кости, которые не замечаются на рентген-снимках, расцениваются как микродефекты костной ткани, кровоизлияния и отечность, при этом не наблюдается повреждений соседних областей или суставного хряща. Ушибы костей могут проявляться без повреждений связок или менисков.
Скрытые повреждения костей были зарегистрированы у 84-98% пациентов с разрывом ПКС. Большинство из них имеют повреждения латерального компартмента, включающие либо боковой мыщелок бедренной кости, либо боковое плато большеберцовой кости, либо и то, и другое. Хотя большинство костных повреждений рассасываются, могут остаться необратимые изменения.
В научной литературе существует недоразумение относительно продолжительности существования этих костных травм, однако зафиксированы случаи, когда они оставались видимыми на МРТ в течение многих лет. Реабилитация и дальнейший прогноз могут быть неопределенными у пациентов, столкнувшихся с серьезными повреждениями костей и окружающего хряща. В ситуациях с тяжёлым ушибом кости рекомендуется избегать нагрузки на сустав, чтобы предотвратить ухудшение состояния субхондральной кости и дополнительных повреждений хряща.
Повреждение хряща
Hollis и другие специалисты (2012) предположили, что все пациенты с травмами ПКС испытывают хондральные повреждения в момент травмы, что вызывает последующую деградацию хряща в областях, не подвергшихся изначальному ушибу, и этот процесс может ускоряться в течение 5-7 лет наблюдения.
Переломы плато большеберцовой кости
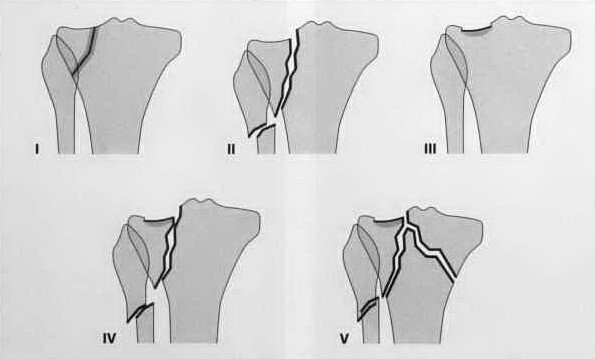
Перелом плато большеберцовой кости — это перелом кости или нарушение непрерывности кости, происходящее в проксимальном отделе большеберцовой кости, влияющее на коленный сустав, его стабильность и подвижность. Большеберцовое плато — это критическая область, несущая вес, расположенная на верхней части большеберцовой кости и состоящая из двух слегка вогнутых мыщелков (медиального и латерального мыщелков), разделенных межмыщелковым возвышением и наклонными областями спереди и позади него.
Травму можно разделить на три области:
- Медиальная часть большеберцового плато, которая располагается ближе к центру тела и включает медиальный мыщелок.
- Латеральная часть большеберцового плато, находящаяся дальше от центра и содержащая латеральный мыщелок.
- Центральная часть большеберцового плато, расположенная между медиальной и латеральной зонами, включает межмыщелковое возвышение.
Эти переломы Вызваны варусными или вальгусными силами в сочетании с осевой нагрузкой на колено и в основном возникают при травмах ПКС, редко в одиночку. Перелом латерального плато большеберцовой кости также называют переломом Segond, который чаще всего возникает при травме ПКС.
Повреждение задне-латерального угла
Стабильность задне-латерального угла колена поддерживается как капсульными, так и некопсульными структурами, которые отвечают за статическую и динамическую стабилизацию – к ним относятся латеральная коллатеральная связка, подколенные мышцы и сухожилия, включая крепления к малоберцовой кости (подколенно-малоберцовую связку), а также боковая и задняя части капсулы. Повреждения вокруг этой области часто сопровождаются нестабильностью в задне-латеральной области и зачастую связаны с повреждениями связок в других участках колена. Тяжелые травмы задне-латерального угла обычно ассоциируются с разрывом одной или обеих крестообразных связок. Важно помнить, что недостаточное устранение нестабильности в данной области повышает нагрузки в местах пересадки передней и задней крестообразных связок, что увеличивает риск неудачи при их реконструкции.
Подколенная киста
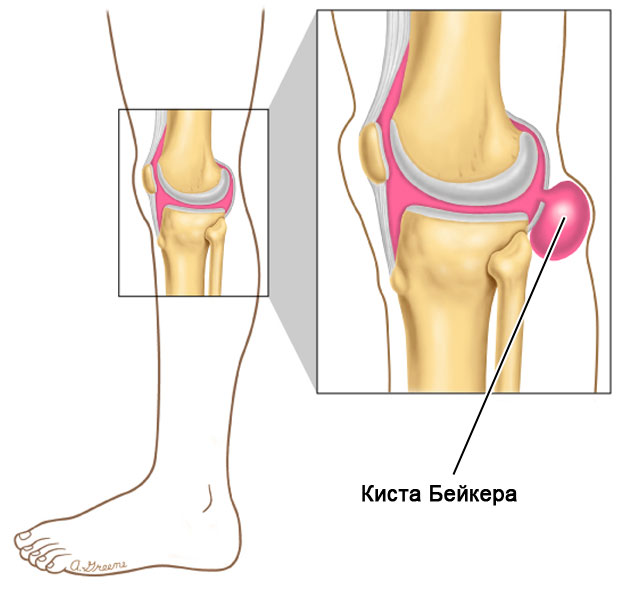
Подколенные кисты, которые также известны как кисты Бейкера, образуются в результате скопления синовиальной жидкости в бурсе, иногда не имея явных причин. Их проявления могут варьироваться от отсутствия симптомов до болезненных ощущений с ограничением подвижности колена. Тактика лечения зависит от проявляющихся симптомов и возможной этиологии.
Подколенные кисты были описаны как взаимосвязь между коленным суставом и бурсой, возникающая в результате местной механики жидкости. Wolfe и Colloff заявили, что «для формирования кисты существует два требования: анатомическая коммуникация и хронический выпот, который делает возможной эту потенциальную коммуникацию».
Патофизиологические механизмы образования кист связаны с травмами, артритами и воспалениями. Согласно исследованию Sansone (2013), 44 из 47 случаев подколенных кист были связаны с внутрисуставными повреждениями, включая разрывы медиального мениска, передней крестообразной связки, синовит и повреждения хряща; к этому также относится полное эндопротезирование коленного сустава. Внутрисуставные травмы, артриты и инфекции приводят к накоплению жидкости в коленном суставе, что способствует образованию кист.
Подколенные кисты были обнаружены в задне-латеральной и задне-медиальной части подколенной ямки, между икроножной мышцей и глубокой фасцией, а также между подошвенной и икроножной мышцами. Синовиальная жидкость вырабатывается синовиальной капсулой через богатую сеть фенестрированных микрососудов.
Процесс непрерывного производства синовиальной жидкости обусловлен физиологическим осмотическим градиентом между микроциркуляцией синовиальной оболочки и внутрисуставным пространством. Осмотическое давление в суставе вызывает приток жидкости из микроциркуляторного русла, согласно принципам, описанным силами Starling.
В нормальных условиях объем и давление внутри суставного пространства минимизируются за счет осмотического всасывания, осуществляемого синовиальным матриксом. Затем синовиальная жидкость возвращается в венозные и лимфатические сосуды синовиальной оболочки, откуда она активируется движениями колена. Однако, при травмах, артритах или инфекциях происходит увеличение объема и давления синовиальной жидкости. Выпот возникает, когда уровень синовиальной жидкости превышает микроваскулярный дренаж.
Обычно у взрослого пациента присутствует основное внутрисуставное расстройство. У детей киста может быть изолирована, а коленный сустав в норме. Киста Бейкера менее распространена в детской ортопедической популяции, чем во взрослой. У детей, по-видимому, киста Бейкера редко связана с суставной жидкостью, разрывом мениска или разрывом ПКС.
Исследование Sansone (1995) подтвердило связь подколенных кист с одним или несколькими патологиями, обнаруженными с помощью МРТ. Наиболее часто выявляемые повреждения касались менисков (83%), с частым участием заднего рога медиального мениска, суставного хряща (43%) и повреждений ПКС (32%).
Что делать при разрыве связок?

Самостоятельно, после получения травмы установить точный диагноз не возможно, однако если произошла травма, сопровождающаяся болью или отеком, следует немедленно выполнить несколько простых шагов, позволяющих оказать первую помощь. Вот эти шаги:
- Необходимо иммобилизировать поврежденный сустав. Лучшим способом может стать использование шины или любого длинного жесткого предмета. Это важный этап, поскольку любое движение в травмированном суставе, даже случайное, может вызвать боль и привести к ухудшению травмы.
- Для предотвращения отека рекомендуется прикладывать холод к суставу. Эффективнее всего использовать ледяной пакет.
- При травмах суставов конечностей рекомендуется поднимать травмированную конечность, чтобы снизить отечность.
- Пострадавшему стоит принять обезболивающее средство, будь то таблетка или инъекция.
- После выполнения всех первичных мер следует обратиться за специализированной медицинской помощью.
Лечение разрыва связок
Общие этапы лечения разрывов связок включают:
- Этап диагностики
- Консервативные методы лечения
- Хирургические вмешательства
- Этап реабилитации
Подход к лечению зависит от степени серьезности повреждения. Если связка повреждена лишь частично, хирургическое вмешательство зачастую не требуется – лечение будет заключаться в фиксирующей повязке и использовании противовоспалительных и обезболивающих препаратов. Физические нагрузки на время терапии необходимо ограничить.
Если же произошел полный разрыв связки, то применяется оперативный метод лечения – восстановление или пластика связок сустава. Современное оперативное лечение проводится чаще всего эндоскопически (артроскопия) и позволяет анатомически точно восстановить связочный аппарат. Далее начинается реабилитационный этап лечения, который включает в себя различные виды физиотерапевтических процедур, массаж и комплекс специально разработанных упражнений. При соблюдении всех рекомендаций и прохождения курса реабилитации результат лечения всегда положительный.
Последствия разрыва связок
Оценивать последствия подобной травмы можно только исходя из того, насколько серьезным был разрыв связок, и какого конечного результата хотел бы добиться пациент. Доктора часто отмечают, что при правильном и своевременном подходе к лечению результат оказывается положительным, то есть пациент снова может пользоваться поврежденным суставом. Другое дело, что кто-то согласен даже немного хромать, лишь бы ходить (возьмем для примера повреждение на ноге), а кому-то необходимо не просто бегать, а достигать самых высоких спортивных целей.

Восстановление, как правило, требует значительного времени – полный разрыв связок может быть более серьезным, чем перелом. В особенно затруднительных случаях пациент может почувствовать себя полностью здоровым только спустя несколько месяцев, и то при условии строгого соблюдения всех медицинских рекомендаций.
При отсутствии своевременного лечения разрывов связок либо игнорировании рекомендаций специалиста, пострадавший рискует столкнуться с серьезными последствиями – невозможностью полного восстановления поврежденной связки. В таком случае вернуть полную функциональность сустава будет уже невозможно, поэтому важно не пренебрегать медицинской помощью в нужный момент.
