Пролиферация кубического эпителия шейки матки — это процесс разрастания клеток, который может наблюдаться в области шейки матки. Этот тип эпителия, состоящий из кубических клеток, является нормальной частью анатомической структуры шейки матки, однако избыточное разрастание может указывать на различные патологии или воспалительные процессы.
Такое состояние может вызвать беспокойство, так как оно может быть связано с предраковыми изменениями или другими заболеваниями шейки матки. Поэтому важно проводить регулярные гинекологические обследования для своевременного выявления и лечения возможных нарушений.
Пролиферация эпителия
Пролиферация эпителия является завершальным этапом любого воспалительного процесса, в ходе которого воспалительный очаг отчуждается от соседних тканей. Однако этот процесс может также начинаться в начале воспалительных реакций, сразу после того, как медиаторы активируются. Главными движущими силами данного процесса являются размножение мезенхимальных, камбиальных, эндотелиальных и адвентициальных клеток. В воспалении также играют роль и клетки крови, такие как Т и В-лимфоциты вместе с моноцитами. Важно заметить, что выраженность пролиферации эпителия обычно сопровождается клеточной дифференцировкой и трансформацией.
Ключевыми клеточными элементами, вовлеченными в пролиферацию, являются мезенхимальные камбиальные клетки. Эти клетки при дифференцировке образуют предшественников для гистиоцитов, фибробластов, макрофагов и фиброцитов. В процессе пролиферации также активно участвуют В-лимфоциты, которые ведут к образованию плазматических клеток, а также Т-лимфоциты и моноциты, которые дифференцируются в макрофаги и эпителиоидные клетки.
Эпителий, демонстрирующий признаки пролиферации, характеризуется наличием большого количества эпителиоидных клеток, внешне напоминающих клетки плоского эпителия. В дальнейшем эти клеточные структуры трансформируются в фибробласты.
Тучные клетки, или лаброциты, являются одними из ключевых агентов воспаления, который сопровождается умеренной пролиферацией эпителия. Эти клетки формируются из гематоэтических предшественников, но их клеточная предшественница пока не установлена.
Полинуклеарные лейкоциты также играют определенную роль в воспалительном процессе и в пролиферации эпителия. Эти клетки не подвергаются трансформации и погибают сразу после выполнения своих функций. Они участвуют в процессе фагоцитоза и высвобождении гидролитических ферментов. Что касается макрофагов, то они также погибают после выполнения фагоцитарной функции. Эпителиоидные и камбиальные клетки в значительной мере способствуют активной пролиферации эпителия, в результате чего довольно часто возникают многоядерные клетки гигантских размеров.
Фибробласты в процессах пролиферации эпителия
Фибробласты необходимы для осуществления пролиферации эпителиальных клеток. В процессе пролиферации этих клеток наблюдается активная выработка белка, что можно заметить по увеличению пиронинофилии в цитоплазме. Это указывает на накопление рибонуклеопротеидов, которые служат основой для формирования матрицы для тропоколлагена.
Обычно эпителий, проявляющий признаки пролиферации, включает зрелые формы соединительных клеток – фиброцитов, которые возникают из трансформированных фибробластов. На завершающем этапе пролиферация клеток эпителия приводит к образованию продуктов жизнедеятельности фибробластов. Эти продукты изначально представляют собой аргирофильные волокна, которые затем участвуют в образовании коллагеновых волокон. Коллагеновые структуры обеспечивают четкое разграничение воспалительного очага от нормальной ткани, а в дальнейшем коллагеновые волокна увеличиваются и начинают заменять эпителий.
Процессы пролиферации эпителия особенно наглядно прослеживаются в верхних слоях кожи. Здесь пролиферация клеток эпителия не только ограничивает воспалительный инфильтрат, но и способствует устранению причин, вызвавших патологические изменения.
На фоне воспалительной реакции эпителиальных клеток происходят как морфологические изменения, так и различные обменные процессы, которые могут быть как анаболического, так и катаболического характера. В случае катаболизма нарушается естественный баланс веществ соединительной ткани.
В результате выраженной пролиферации эпителия отмечается деполимеризация белковых и мукополисахаридных комплексов. В ходе катаболических процессов образуется множество продуктов распада, таких как уроновые кислоты, полипептиды, аминосахара, аминокислоты и полисахариды.
Это ведет к дезорганизации стромы и увеличению проницаемости тканей и сосудов. Развивается инсудация белковых молекул крови между коллагеновыми структурами, что может вызвать их денатурацию. Наиболее важным белком в процессе пролиферации эпителия является фибриноген, а Важную роль играют лизосомные ферменты, например, лейкоцитарные гранулы. В этих гранулах содержатся специальные катионные белки, влияющие на микроциркуляцию и миграцию клеток воспаления.
Материалы и методы
В исследование были включены пациентки, у которых не удалось достичь беременности в результате программы ЭКО, с целью оценки влияния ССО на активность пролиферативных процессов в эпителии шейки матки с CIN1. Это связано с тем, что повторная биопсия шейки матки у беременных пациенток невозможно, как из-за противопоказаний, так и из-за возможности влияния беременности на пролиферацию эпителия шейки матки, что могло бы исказить результаты исследования.
В ходе проспективного сравнительного поперечного исследования были проанализированы 40 женщин с ВПЧ, имеющих лёгкую степень дисплазии CIN1 по гистологической классификации ВОЗ (2014) (основная группа исследования). Группу сравнения составили 38 женщин, не инфицированных ВПЧ и без признаков цервикальной дисплазии.
- возраст до 18 лет и старше 45;
- отказ от подписания информированного согласия на обследование и лечение;
- наличие противопоказаний к ЭКО;
- гистологически подтвержденные CIN2, CIN3;
- история вакцинации против ВПЧ;
Возраст и структура факторов бесплодия в обеих группах не отличались (p>0,05). Всем участницам был проведен «короткий» протокол ССО с использованием рекомбинантного фолликулостимулирующего гормона (фоллитропин альфа) и менотропинов (мерионал) в общей дозе гонадотропинов 1900,0 (1462,5—2312,5) ЕД.
Материал для гистологического анализа были собраны дважды у каждой пациентки в условиях манипуляционной с использованием электрохирургического аппарата ЭХВЧ-80М-ФОТЕК (Россия) под контролем кольпоскопии. При первичном заборе (до начала программы ЭКО) проводилась прицельная мультифокальная биопсия аномальных участков на поверхности шейки матки (в зоне трансформации I типа — измененные участки экзоцервикса; в зонах трансформации II и III типов — измененные участки экзоцервикса в сочетании с эксцизионной биопсией).
Процедура выполнялась в режиме «резание» с помощью монополярных электродов-петель диаметром 5 мм и 15 мм. Повторный забор (после реализации программы ЭКО) проводился с целью полного удаления аномального участка для достижения как диагностических, так и терапевтических целей. Все образцы окрашивались по стандартной методике гематоксилином и эозином.
Микроскопические препараты изучались с использованием светового микроскопа Primo Star (Carl Zeiss Microscopy GmbH, Германия). Оценку степени дисплазии проводили по гистологической классификации ВОЗ (2014) согласно методике R.M. Richart, которая разделяет дисплазию шейки матки на три степени: CIN1, CIN2, CIN3. При анализе биоптатов до и после ЭКО фиксировались изменения в эпителии слизистой оболочки и основной пластинки слизистой оболочки.
Имунногистохимическое исследование пролиферативной активности проводилось с использованием мышиных моноклональных антител к Ki-67 (MIB-1) и к белку p16INK4a. Оценка уровня экспрессии маркера пролиферации Ki-67 до и после ССО проводилась в баллах: низкий уровень соответствовал окраске клеток в базальном и парабазальном слоях, средний уровень характеризовался присутствием окрашенных клеток в нижней и средней третьих эпителия, высокий уровень указывал на окраску более 2/3 эпителия. Экспрессия белка p16INK4a оценивалась по ядерной и цитоплазматической окраске в различных слоях эпителия с делением на параметры распространенности и интенсивности окраски.
Все исследования проводились с соблюдением этических норм, определенных Хельсинкской декларацией. Каждая пациентка подписала информированное согласие на участие и использование ее биоматериала. Исследование получило одобрение этического комитета ФГБУ «НИИ ОММ» Минздрава России, протокол от 09.02.16.
Результаты
Гистологические исследования и лечение дисплазии шейки матки
В ходе гистологического анализа образцов тканей шейки матки женщин, инфицированных ВПЧ из основной группы, были выявлены изменения в многослойном плоском эпителии, а именно: пролиферация базалоидных клеток, охватывающая одну треть толщины эпителиального слоя, умеренный полиморфизм клеток, кариопикноз и мультинуклеация.
Морфологические исследования показали, что участки с дисплазией эпителия имели четкие границы. В биопсийных образцах женщин основной группы, как до, так и после окончания процедуры стимуляции суперовуляции, в парабазальном и промежуточном слоях были обнаружены койлоциты, указывающие на вирусное повреждение эпителия и свидетельствующие о репликации ВПЧ: ядерные мембраны повреждены (ядра смещены к периферии и имеют гофрированную структуру), наблюдается разрушение цитоскелета и обнаженная цитоплазма вокруг ядер.
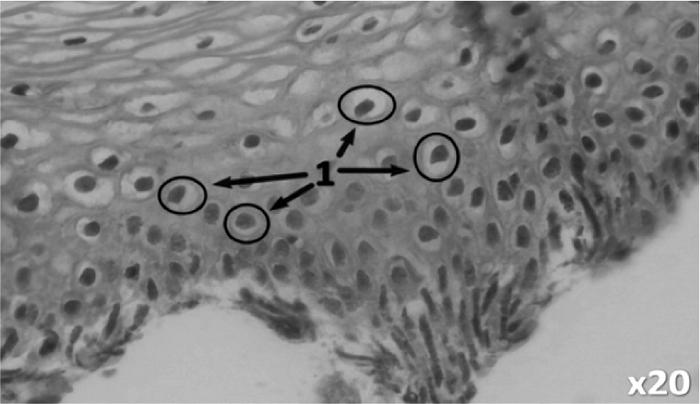
Рис. 1. Гистологический препарат экзоцервикса с CIN1 (LGSIL) пациентки В. (31 год) после процедуры стимуляции суперовуляции.
В ходе гистологического анализа у всех пациенток основной группы, как до, так и после проведения процедуры стимуляции суперовуляции, было замечено значительное увеличение парабазального и промежуточного слоев эпителия, которое, скорее всего, связано с пролиферацией клеток базального слоя, инфекция которых вызвана ВПЧ, и их активным созреванием. Эта пролиферация ведет к образованию акантозных участков, представляющих собой пальцевидные выступы, углубляющиеся в нижележащую рыхлую соединительную ткань слизистой оболочки.

Рис. 2. Гистологический препарат экзоцервикса с CIN1 (LGSIL) пациентки С. (35 лет) до (а) и после (б) процедуры стимуляции суперовуляции.
Подходы к лечению
Курс лечения, назначаемый врачом, должен учитывать несколько ключевых аспектов:
- Особенности патологии;
- Возраст женщины;
- Наличие сопутствующих заболеваний.
Лечение гиперплазии железистого эпителия может быть как медикаментозным, так и хирургическим.
Медикаментозная терапия
Для замедления процесса и полного его подавления применяются гормональные препараты. Оральные контрацептивы рекомендуются женщинам, растущим в будущем иметь детей. Продолжительность приема препаратов определяется лечащим врачом и составляет, как минимум, полгода.
Все пациентки с диагностированной гиперплазией железистого эпителия должны принимать препараты-гестагены, которые являются синтетическими аналогами прогестерона. При использовании таких препаратов существует риск возникновения негативных последствий, наиболее распространенным из которых являются межменструальные кровотечения.
Назначение любого медикамента, а также его дозировка и продолжительность курса терапии должны определяться исключительно врачом. Неправильное применение лекарств без медицинского совета может привести к серьезным последствиям.
Хирургические методы лечения
Если медикаментозная терапия оказалась неэффективной или заболевание находится на запущенной стадии, проводится хирургическое вмешательство для удаления патологически измененной ткани. Врач может использовать различные оперативные методы, такие как:
- Выскабливание;
- Криодеструкция;
- Прижигание;
- Гистерэктомия.
Первый из методов подразумевает полное удаление затронутой тканевой структуры, после чего образцы отправляются на гистологическое исследование.
Вероятность злокачественного перерождения
Несмотря на то что пролиферация железистого эпителия считается доброкачественным состоянием, при определенных условиях она может трансформироваться в злокачественное образование. Специалисты выделяют ряд факторов, влияющих на это:
- Травмы слизистой оболочки;
- Аборты;
- Плохие привычки;
- Генетическая предрасположенность.
Эти данные должны побудить женщин немедленно начинать лечение при обнаружении патологии.
Фоновые процессы
- Гиперпластические изменения, вызванные гормональными нарушениями:
- эндоцервикоз (простой, пролиферирующий);
- полип (простой, пролиферирующий, эпидермизирующий);
- папилломы;
- лейкоплакия (без атипии);
- эндометриоз.
- Воспалительные процессы:
- истинные эрозии;
- цервициты.
- Посттравматические изменения:
- разрывы;
- эктропион;
- рубцевые изменения;
- шейчного-влагалищные свищи.
- Дисплазия.
- Лейкоплакия с атипией.
- Эритроплакия.
- Аденоматоз.
Рак
- Преклинические формы:
- внутриэпителиальная карцинома;
- рак с начальным этапом инвазии;
- микрокарцинома.
- Клинические формы:
- С 1 по 4 стадию заболевания;
- плоскоклеточный рак;
- железистый рак;
- недодифференцированный рак.
Частота выявления фоновых заболеваний зависит от группы населения, подлежащей обследованию, в первую очередь их возраста, наличия профессиональных вредностей и уровня личной и половой гигиены. Это указывает на то, что в течение жизни, особенно в молодом возрасте, эти болезни обнаруживаются более чем у одной трети женщин.
Эндоцервикозы и другие патологии шейки матки
Эндоцервикозы являются наиболее распространенной патологией в группе дисгормональных расстройств. Согласно данным И. А. Яковлевой, с морфологической точки зрения они могут быть разнообразными. Простая форма эндоцервикоза характеризуется наличием железистых структур без признаков гиперплазии.
Пролиферирующая форма включает новообразование железистых структур, что указывает на прогрессирование патологии. Железистая псевдоэрозия характеризуется наличием железистых образований в подлежащей строме, вокруг которых часто наблюдается воспалительная инфильтрация. При папиллярной псевдоэрозии происходит разрастание стромы эпителия в виде сосочков, покрытых многорядным цилиндрическим эпителием. Эпидермизирующаяся псевдоэрозия характеризуется участками метапластического и многослойного плоского эпителия на фоне железистого эпителия.
Согласно данным А. Ф. Куперта, эндоцервикоз был выявлен в 81,1% случаев у беременных женщин. В 55,1% из них он обнаруживался вскоре после родов, в 10,8% — после медицинского аборта и в 2,9% — после самопроизвольного выкидыша на поздних сроках беременности. В 12,3% случаев эндоцервикоз развивался во время беременности и сохранялся после ее завершения.
Н.Н. Хинсельман предложил термин «эктопия» для обозначения наличия цилиндрического эпителия за пределами наружного зева на влагалищной части шейки матки. Его частота составляет 10-15% от всех заболеваний эктоцервикса у женщин младше 30 лет. Различают посттравматическую, врожденную и дисгормональную эктопию.
Посттравматическая эктопия возникает в результате травм во время родов или аборта. Врожденная или «физиологическая» эктопия у девушек, поражает целевую область цилиндрического и многослойного плоского эпителия, расположенную снаружи наружного зева в 6-8% случаев (по данным В. П. Козаченко).
Некоторые авторы считают такие изменения шейки матки нормальным вариантом, не требующим каких-либо специфических вмешательств. Однако у женщин старшего возраста это расположение цилиндрического эпителия часто является следствием гормональных дисбалансов. Область замещения одного эпителия другим называется «зоной трансформации».
Наиболее часто эта зона наблюдается у женщин в возрасте от 28 до 40 лет и требует внимательного контроля со стороны врачей, так как именно на этой территории чаще всего возникают атипичные процессы. Эпидермизация данной зоны занимает продолжительное время, и под действием неблагоприятных факторов может нарушаться. Цилиндрический эпителий с высокой регенераторной способностью может углубляться в ткани шейки матки, создавая разветвленные ходы, которые, при эпидермизации, могут быть перекрыты многослойным плоским эпителем, создавая таким образом ретенционные кисты.
Полип эндоцервикса представляет собой разрастание слизистой оболочки канала шейки матки, с вовлечением подлежащей соединительной ткани. Полипы встречаются у 5-11% пациентов, как правило старше 40 лет. Чаще наблюдаются одиночные полипы, реже — множественные, которые называют полипозом.
Их размеры и формы разнообразны, поверхность гладкая, с мягкой консистенцией, обычно розового цвета, а в случае нарушения кровообращения — темно-фиолетового. Основание полипа (ножка) может быть тонким или широким и чаще всего располагается в средней или верхней части цервикального канала. Полип, покрытый цилиндрическим эпителием, называется железистым, а с многослойным плоским эпителием — эпидермизирующимся (последний чаще подвергается малигнизации).
Папиллома — это образование на поверхности шейки матки, имеющее бородавчатую структуру, образованное многослойным плоским эпителем и exhibiting ороговение. Ее поверхность может иметь розовый или беловатый оттенок, четко отделяясь от окружающих тканей. Кольпоскопическое исследование помогает точно определить сосочковую структуру папилломы.
Каждый сосочек содержит сосудистую петлю ярко-красного цвета, при этом структура сосудов не изменяется при росте папилломы. Повторяющаяся структура сосудистой сети папилломы свидетельствует о ее адаптивной сосудистой гипертрофии. Иногда из-за частичного или полного ороговения поверхность становится беловатой, и сосудистый рисунок становится менее четким.
Лейкоплакия представляет собой патологический процесс, затрагивающий многослойный плоский эпителий и характеризующийся повышенным ороговением вместе с нарушением гликогенообразования. Этот диагноз встречается у 6% пациенток с заболеваниями шейки матки. При визуально-объективном осмотре лейкоплакия проявляется в зависимости от степени ороговения: при полном ороговении она выглядит как белый налет с матовой поверхностью или как плотные белые бляшки. Согласно литературным данным, выраженная форма лейкоплакии наблюдается в 17,5% случаев в сочетании с дисплазией и в 31,6% — с карциномой, как внутриэпителиальной, так и микроинвазивной.
Эндометриоз представляет собой процесс, при котором эндометриальные клетки трансплантируются на поврежденную поверхность шейки матки. В большинстве случаев этот процесс локализуется на влагалищной части шейки, реже – в цервикальном канале. При осмотре можно выявить небольшие округлые образования темно-фиолетового цвета. Одним из ключевых клинических признаков эндометриоза являются незначительные кровянистые выделения, возникающие до и после менструации. Чаще всего эндометриоз развивается после диатермохирургических процедур, согласно различным источникам, это происходит в 9-17% случаев.
Среди воспалительных заболеваний шейки матки наибольшее распространение имеют неспецифические цервициты, которые составляют до 70% всех воспалительных процессов, происходящих в цервикальном канале. Они часто предшествуют или сопровождают другие фоновые заболевания. Различают очаговые и диффузные формы неспецифического цервицита, причем последняя встречается наиболее часто.
Учитывая, что цервицит преимущественно затрагивает женщин репродуктивного возраста, он может способствовать возникновению фоновых или предраковых процессов. Это также является относительным противопоказанием для проведения биопсии, фракционных диагностических выскабливаний и диатермокоагуляций, а также диатермоконизаций шейки матки, поскольку симптомы могут имитировать клеточную атипию при проведении онкологических исследований. Заболевание отличается длительным и затяжным течением с периодическими обострениями и плохо поддается медикаментозному лечению. Это происходит из-за того, что на хроническом этапе воспалительный процесс теряет первостепенное значение, приобретая полисистемный характер, что проявляется в сложной сосудисто-мезенхимальной реакции пораженной ткани.
При кольпоскопии женщин с фоновыми заболеваниями можно наблюдать стандартные кольпоскопические признаки или их комбинации. В случае неспецифического цервицита слизистая шейки матки выглядит гиперемированной и отечной, с наличием точечных кровоизлияний и экскориаций эпителия, а также удлиненных сосудистых петель в некоторых случаях.
Некоторые участки эпителия могут выступать, имея желто-красный цвет с легким белым налетом. При применении раствора Люголя они окрашиваются в светло-коричневый цвет без четко выраженных границ. Эктопия цилиндрического эпителия представлена участками различной степени выраженности, в которых можно наблюдать тонкие петлеобразные сосуды, просвечивающие сквозь эпителий.
При использовании 3%-ного раствора уксусной кислоты, который вызывает сужение сосудов, четко выявляется сосочковая структура поверхности. Зона трансформации, как законченная, так и незаконченная, наилучшим образом дифференцируется во время уксусной пробы. В случае завершенной трансформации на фоне цилиндрического эпителия находятся островки многослойного плоского эпителия с гладкой поверхностью и выводными протоками, а в незаконченной – наблюдаются ретенционные кисты, покрытые многослойным плоским эпителием. Лейкоплакия демонстрирует беловатые участки различных размеров с перламутровым блеском, без сосудистого рисунка, связанная топографически с зоной трансформации или прилежащими участками.
